EY se refiere a la organización global, y puede referirse a una o más, de las firmas miembro de Ernst & Young Global Limited, cada una de las cuales es una entidad legal independiente. Ernst & Young Global Limited, una compañía británica limitada por garantía, no brinda servicios a los clientes.
Cómo EY puede ayudar
-
Nuestras soluciones de Smart Health pueden ayudar a su empresa a convertirse en una organización de salud inteligente. Más información.
Leer más
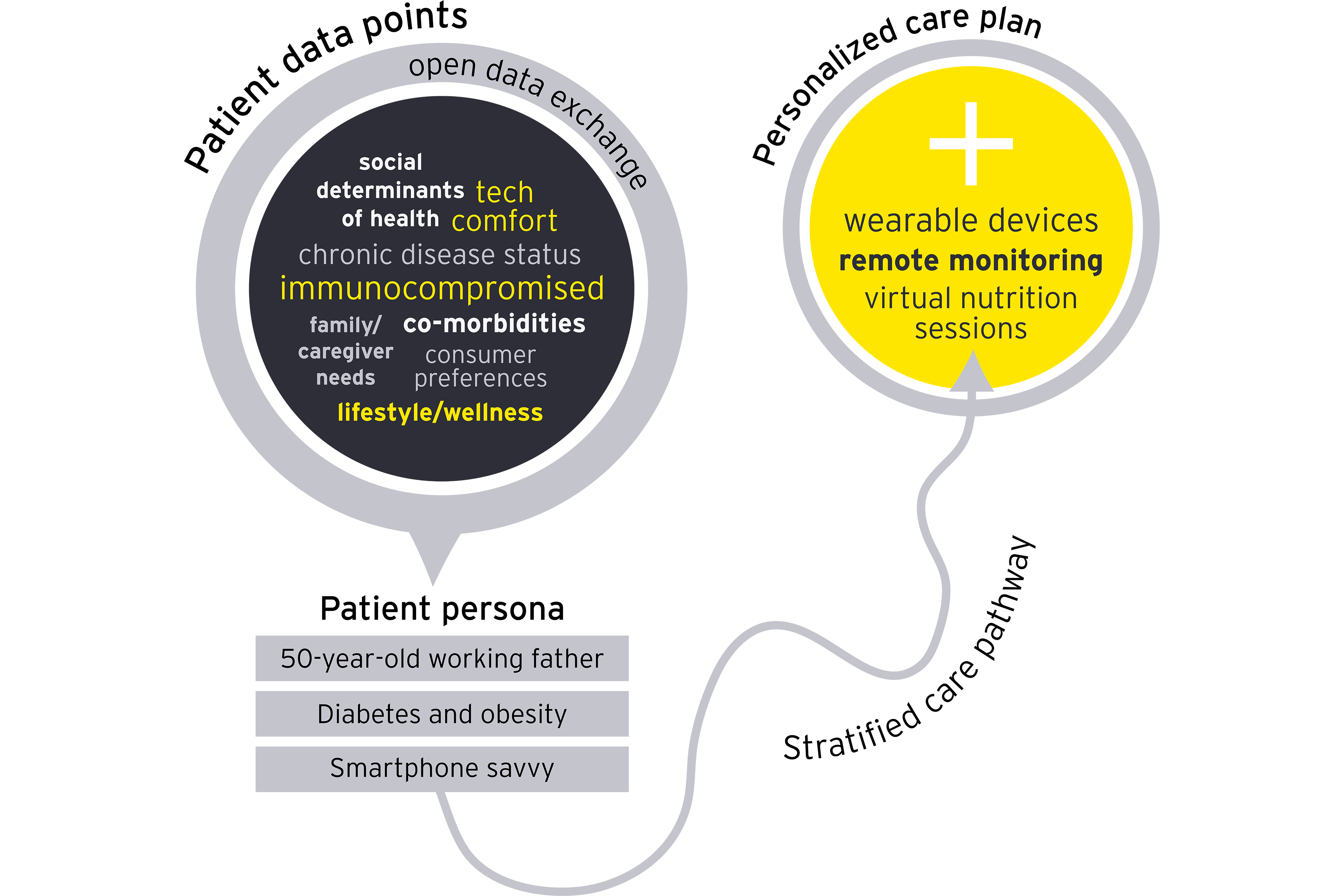
También se debe incorporar la voz del clínico. "Dado que los modelos de atención y los mapas de viaje clínico se diseñan como parte del proceso de desarrollo del producto, es importante recordar que hay dos clientes: el clínico y el paciente o consumidor. Necesitamos simplificar el flujo de trabajo para minimizar el agotamiento de los médicos y pensar en cómo podemos facilitarles la vida utilizando herramientas de apoyo a la toma de decisiones clínicas, IA y aprendizaje automático (ML, por sus siglas en inglés), al mismo tiempo que nos adentramos en el flujo de vida de los consumidores para asegurarnos de que estamos construyendo algo que sea fácil de usar y satisfaga sus necesidades", dijo Kristi Henderson, vicepresidenta sénior y directora ejecutiva de Optum Everycare, durante una transmisión web de EY sobre la atención virtual. "Si bien lo digital puede estar en cualquier lugar, realmente tenemos que construir relaciones de confianza, por lo que es realmente importante invertir en eso. Si va a tener un médico de atención primaria digital o virtual, sea intencional sobre el compromiso y los puntos de contacto de alto valor para permitir que ocurran esas relaciones de confianza", dijo.
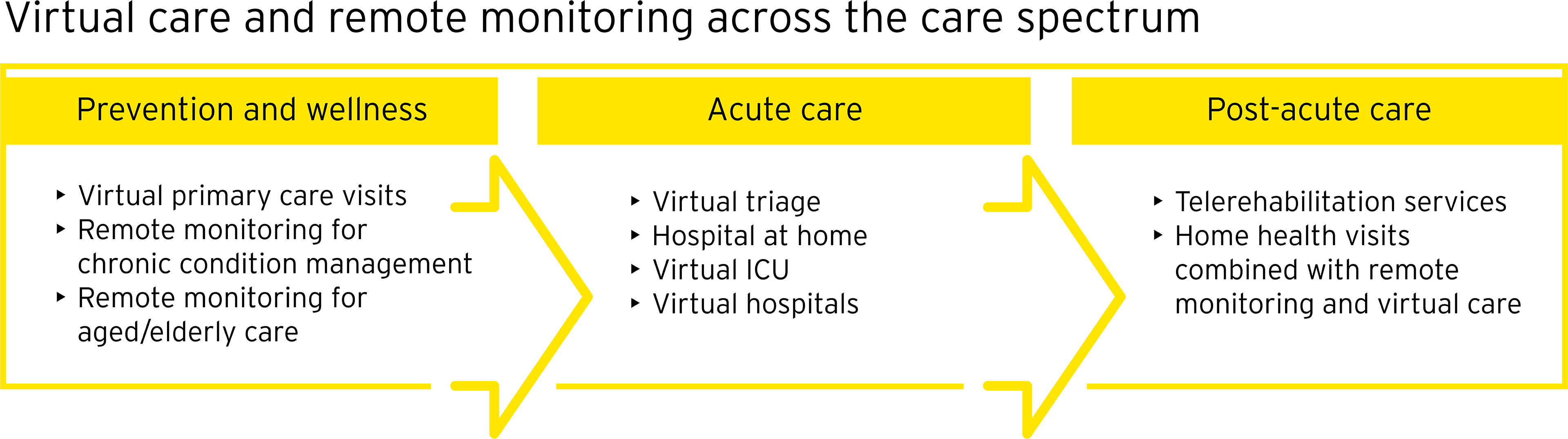
Las organizaciones de atención médica y los socios del ecosistema continúan invirtiendo en modelos de atención virtual y remota, y se espera que el mercado global de telemedicina y telemedicina crezca de 87.800 millones de dólares en 2022 a 285.700 millones de dólares para 202710. En Estados Unidos, Mayo Clinic y Kaiser Permanente se han asociado para brindar atención aguda en el hogar con Medically Home, que estima que el 30 % de los pacientes hospitalizados pueden beneficiarse del modelo11. Los gigantes minoristas Best Buy y CVS han invertido recientemente en sus propias plataformas de atención virtual.12 El Reino Unido y Singapur están ampliando el uso de salas virtuales para ciertas afecciones médicas, mientras que Israel ha abierto un hospital virtual13.
¿Dónde pueden las organizaciones de salud hacer el cambio ahora?
El primer paso para darse cuenta del potencial de la atención integrada virtual y presencial es conocer su grupo de pacientes. Un análisis de áreas con alta utilización pero atención de baja agudeza puede destacar oportunidades para trasladar la atención fuera del hospital. Hacerlo aumenta la capacidad de aquellos que realmente necesitan estar en un entorno de pacientes hospitalizados o de emergencia y permite a los médicos practicar en la parte superior de su licencia, mejorando sus sentimientos de propósito para que puedan concentrarse en las interacciones en persona con los pacientes.
"Cuando los pacientes acuden a uno de nuestros servicios con un desafío clínico, queremos enfrentar ese desafío con la capacidad adecuada", dijo el Dr. Bill Beninati, quien ayuda a liderar TeleHealth Services, Patient Placement and Transfer, Life Flight, and Classic Air Medical, para Intermountain Healthcare. "Queremos que todos los líderes clínicos sean tan capaces y fluidos en la telesalud que cuando están resolviendo problemas clínicos, forme parte de sus herramientas".