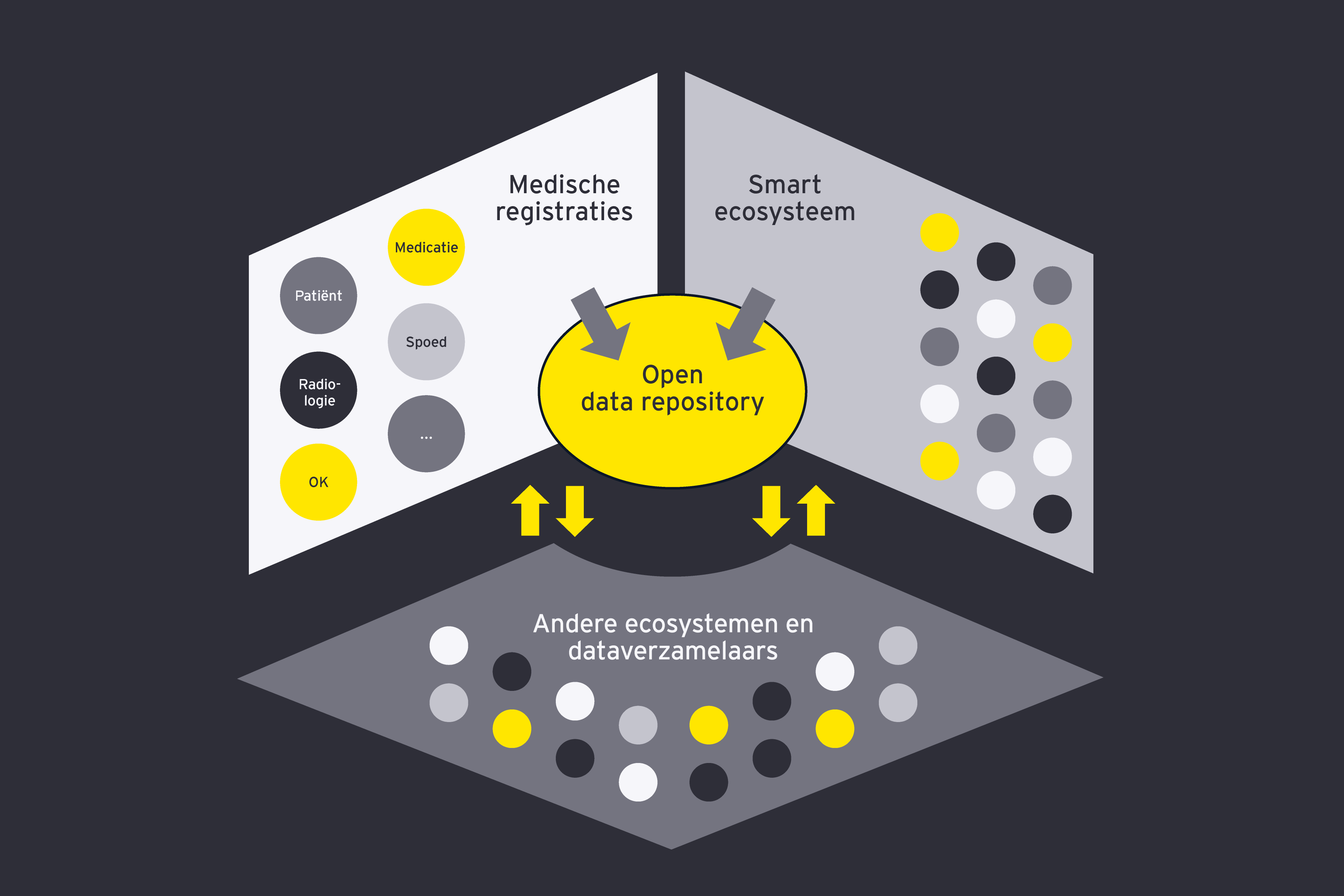
Wat brengt de toekomst?
Met het overkoepelende doel om data in het gehele ecosysteem te delen voor ogen kunnen zorgorganisaties en beleidsmakers vandaag stappen zetten om tegemoet te komen aan de behoeften van morgen
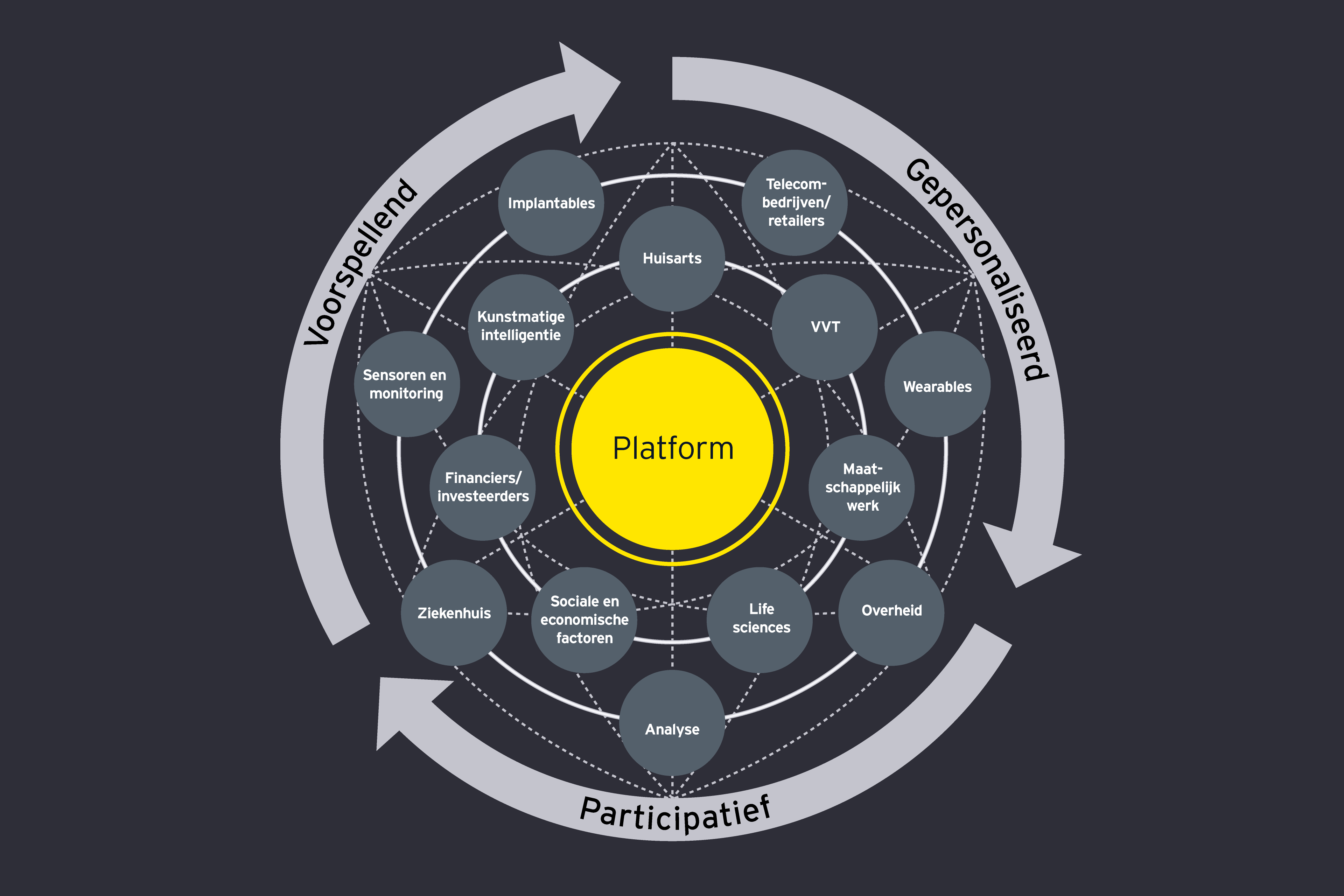
Wij zien successen zodra organisaties doorhebben dat de toekomst draait om technologieën die de gezondheidszorg van morgen laten groeien in plaats van eenvoudigweg te investeren in de (bewezen) oplossingen uit het verleden. Deze organisaties houden het ecosysteem voor ogen en gaan van daaruit te werk, brengen in kaart welke gegevens cruciaal zijn en welke strategie daar toegang toe biedt. Om nieuwe businessmodellen te creëren, hanteren zij een transformatieagenda; gegevens groeien uit tot de grote troef van de organisatie.
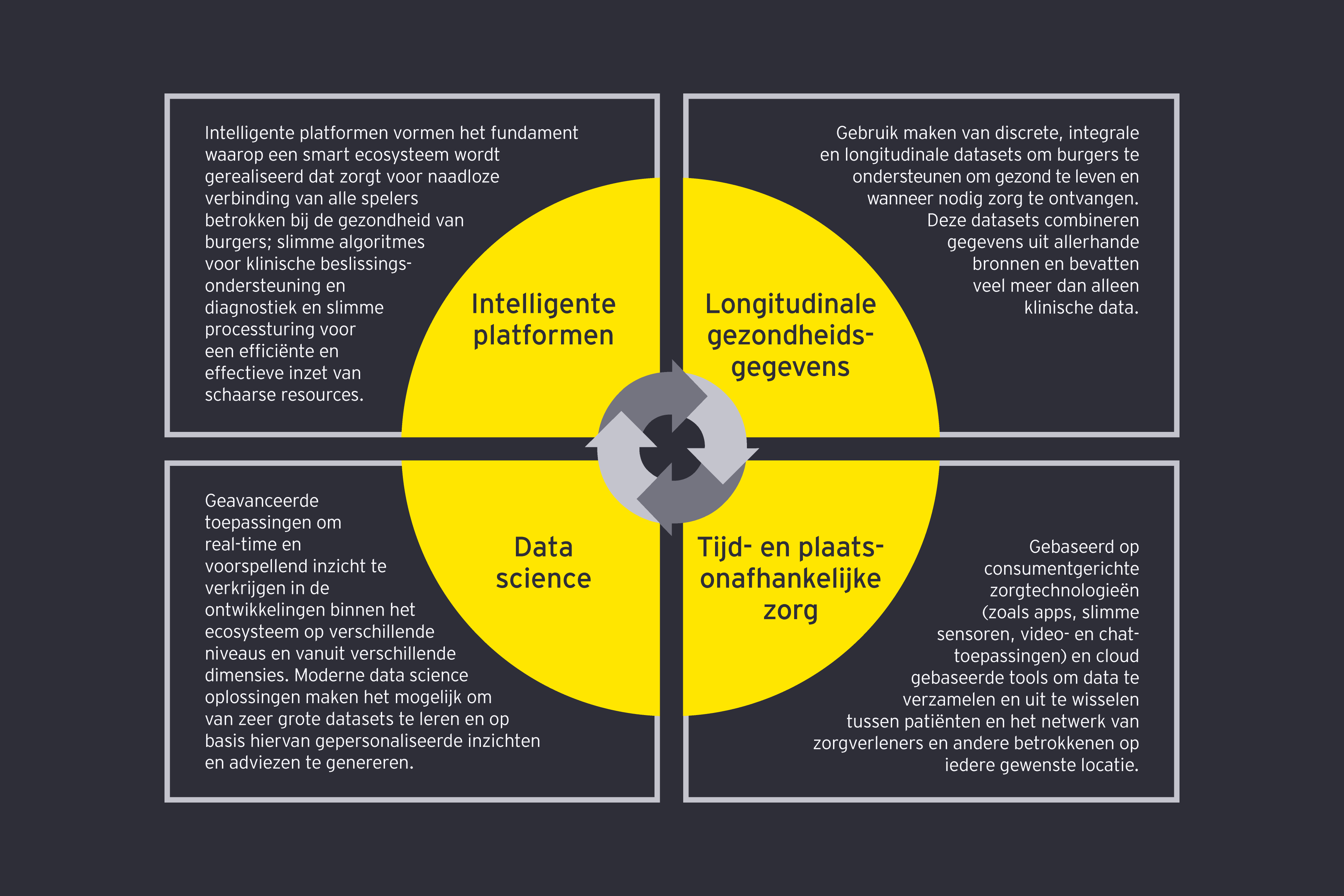
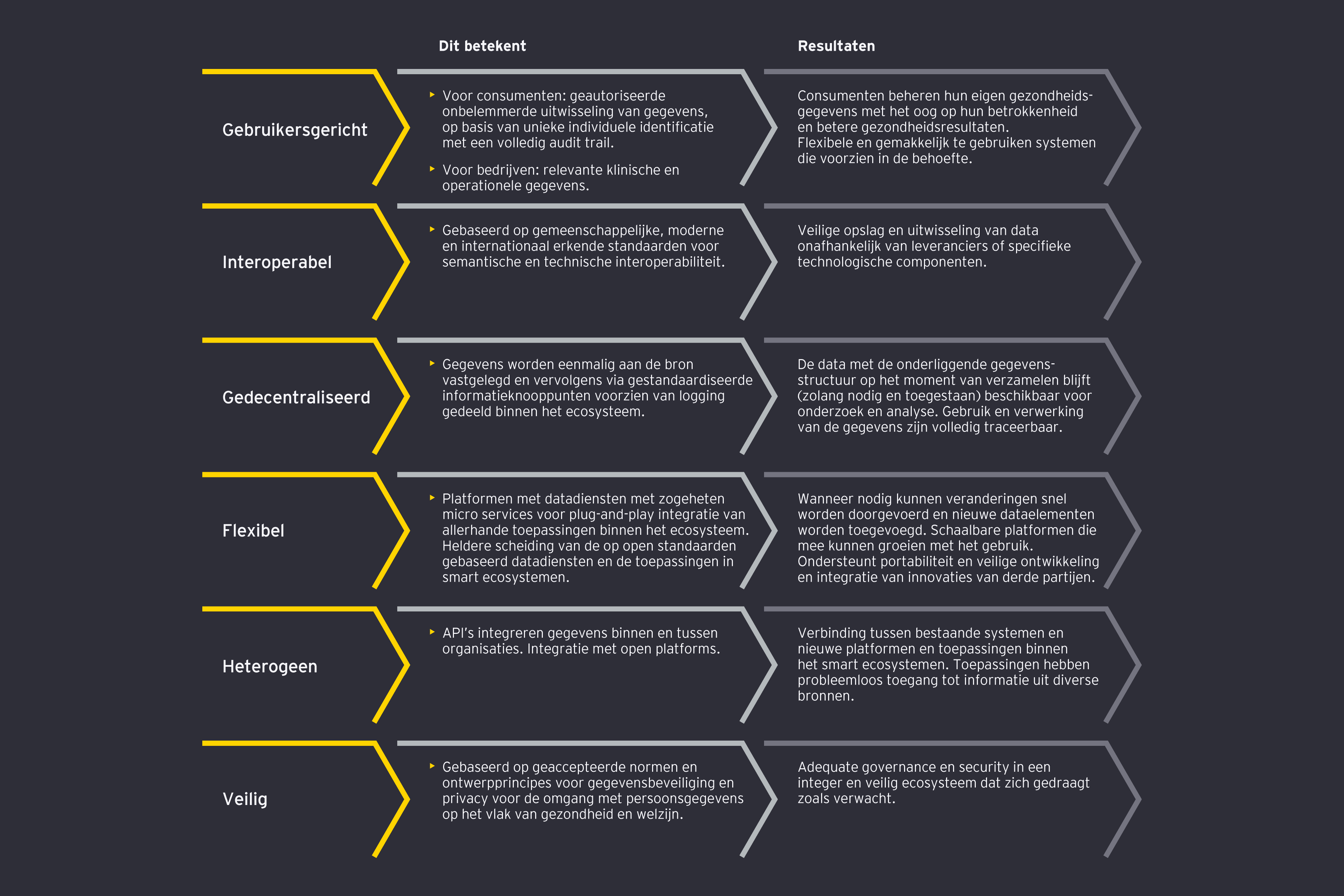
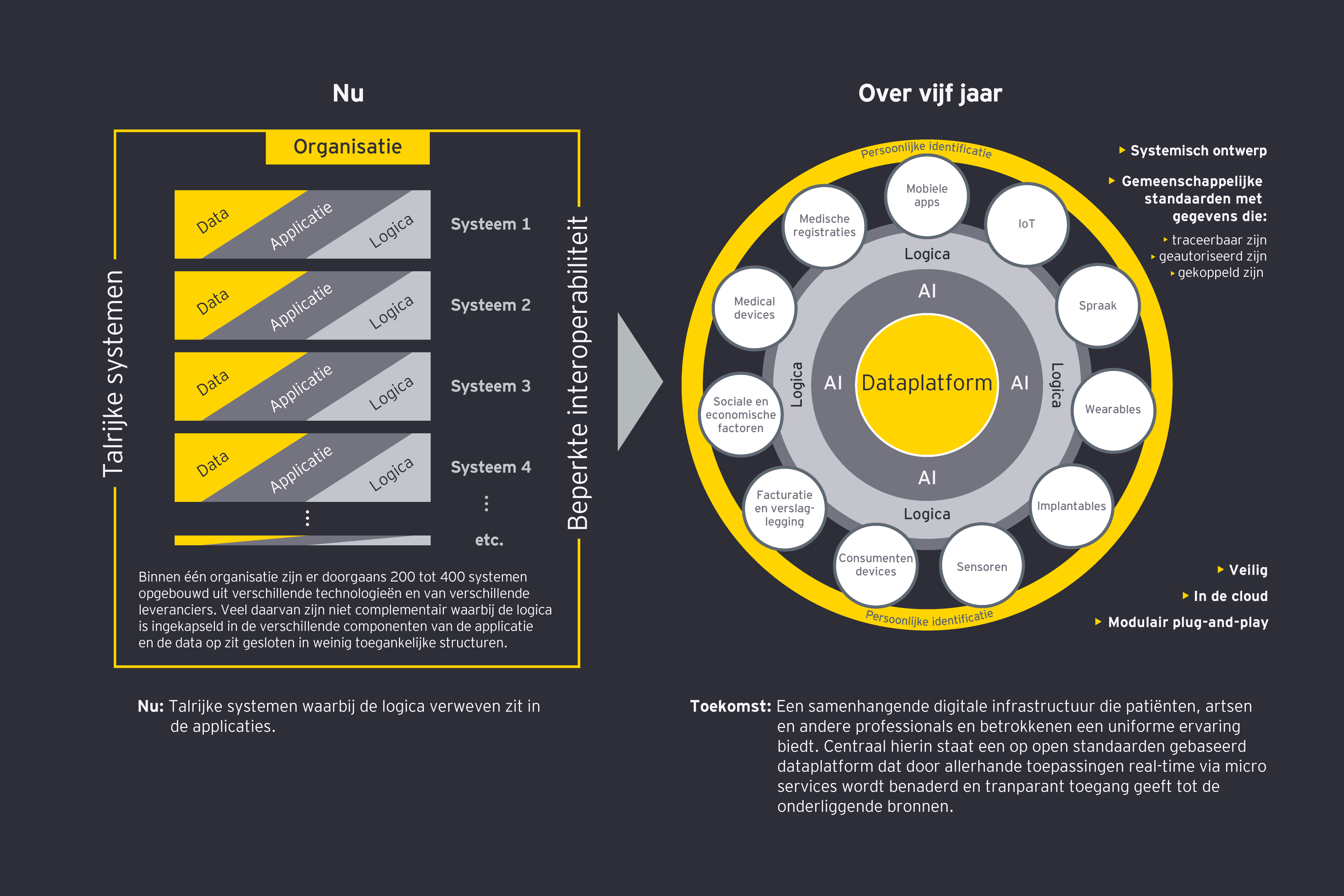
Digitale technologieën vormen het in gegevens gegoten fundament onder de toekomstige gezondheidszorg. Het moment is daar om tastbare resultaten te boeken Een platformbenadering voor het beheer van gezondheidsgegevens is een belangrijke stap op weg naar verbonden zorgecosystemen, waarvan de technische onderdelen reeds bestaan. Om vooruitgang te boeken moeten wij de informatieruggengraat van de gezondheidszorg op strategische en bedachtzame wijze omvormen naar een adaptieve informatie-architectuur.
Om een basis voor de komende jaren te kunnen leggen, moeten drie dingen worden overwogen:
1. Oog op de toekomst houden
Het tempo van technologische verandering en de complexiteit in de zorgmarkt vergt bezinning op doelstellingen, mogelijkheden en prioriteiten.
Stel de volgende vragen om erachter te komen wat waarde oplevert en hoe u die realiseert:
- Door welke bril kijkt uw organisatie? Hoe worden de doelstellingen bepaald en hoe wordt waarde gecreëerd: bij de consument, binnen de organisatie, binnen een netwerk of een combinatie?
- Op welke manier geven gegevens vorm aan toekomstige businessmodellen, en welke digitale infrastructuur is er nodig om interactiegegevens te kunnen benutten en zo de ervaring van medewerkers en zorgconsumenten te verbeteren?
- Welke risico’s spelen daarbij en hoe groot is de animo voor verandering: kleine stapjes of een compleet nieuw ontwerp?
2. In hoeverre is de organisatie klaar voor verandering?
Om in de toekomst relevant te blijven, is flexibiliteit vereist alsook het vertrouwen om te veranderen, en wel op grote schaal. Maar waar kunt u het beste beginnen? Het tempo van verandering ligt vaak laag en wordt vertraagd door contractuele verplichtingen, kapitaalintensieve infrastructuur en verouderde technologie.
Om het knelpunt te kunnen aanwijzen, stelt u zich de vraag:
- Welke pijnpunten moeten er worden verholpen?
De wens om bijvoorbeeld:
- Betere uitkomsten voor patiënten te realiseren
- Op de groeiende vraag in te spelen
- Over te stappen op nieuwe zorgmodellen en samenwerking
- Burn-outs van zorgpersoneel tegen te gaan
- Inkomstenstromen veilig te stellen
- Investeringsmiddelen vrij te spelen door ondersteunende processen te automatiseren
- Te voorkomen dat u opgesloten raakt in het traditionele systeemlandschap
- In hoeverre veroorzaakt of verergert het huidige systeemlandschap deze pijnpunten en kunnen deze problemen worden verholpen dankzij aanpassingen in het landschap?
- Welke kansen liggen er voor personalisatie, vereenvoudiging en stroomlijning?
3. Hoe ziet, gegeven de huidige positie, de routekaart eruit?
Voor veel organisaties ligt de toekomst vermoedelijk in het optimaliseren van de kernfunctionaliteit van bestaande investeringen, gepaard met – al dan niet gezamenlijke - investeringen in een moderne adaptieve open infrastructuur ter ondersteuning van een verbonden ecosysteem
Vragen bij het uitstippelen van de route:
- Wat is de bedoeling?
- Het optimaliseren van bestaande investeringen (door aanpassing dan wel uitbreiding); het introduceren van middelen ter aanvulling op de bestaande kern; of het bouwen aan een compleet nieuw ecosysteem.
- Hoe ziet het proces eruit?
- Een gefaseerde overgang naar nieuwe oplossingen; met een schone lei beginnen aan de ontwikkeling van nieuwe mogelijkheden op een nieuw platform; of een drastische aanpak waarbij alle mogelijkheden in één keer of gefaseerd worden omgezet naar een moderne oplossing.
- Wat moet er nog meer gebeuren?
- Ontwerp met het oog op onderling vertrouwen en governance, en stem de organisatiecultuur daarop af, zodat leidinggevenden met zelfvertrouwen tegenspraak kunnen organiseren, van de status quo kunnen afstappen en ook de vaardigheden hebben om dat te doen.
- Betrek andere stakeholders, onder wie bestuur, beleidsmakers en klanten.
- Stel het juiste interne team samen, met de juiste capaciteiten om de transformatie te laten landen.
 Een lokaal perspectief
Een lokaal perspectief