EYとは、アーンスト・アンド・ヤング・グローバル・リミテッドのグローバルネットワークであり、単体、もしくは複数のメンバーファームを指し、各メンバーファームは法的に独立した組織です。アーンスト・アンド・ヤング・グローバル・リミテッドは、英国の保証有限責任会社であり、顧客サービスは提供していません。
関連ウェブキャスト
多様化するリスクや脅威に対し、どのような視点で対応すべきでしょうか――。ヘルスケア業界が直面するリスクとアプローチについて、EYのプロフェッショナルと共に考察するウェビナーを開催します。
2. スピーディーかつ柔軟で信頼できる医療を実現するテクノロジー
スマートホスピタルは、病院そのもので医療サービスを向上させるだけでなく、病院をより広いヘルスエコシステムとつなげ、あらゆる環境で患者を中心としたサービスを提供します。クリニカルパスと業務の自動化プロセスにアルゴリズムを組み込み、リソースを最適化し、状況を予測し、臨床における判断を支援することで、全ての患者に対して個々にカスタマイズした最善のケアを提供します。例えばカナダのハンバーリバー病院では、デジタルトランスフォーメーションを拡大して包括的な医療システム連携を実現し、ハブ・アンド・スポーク型の司令センターにより病院とコミュニティの医療提供者の連携を図っています9。
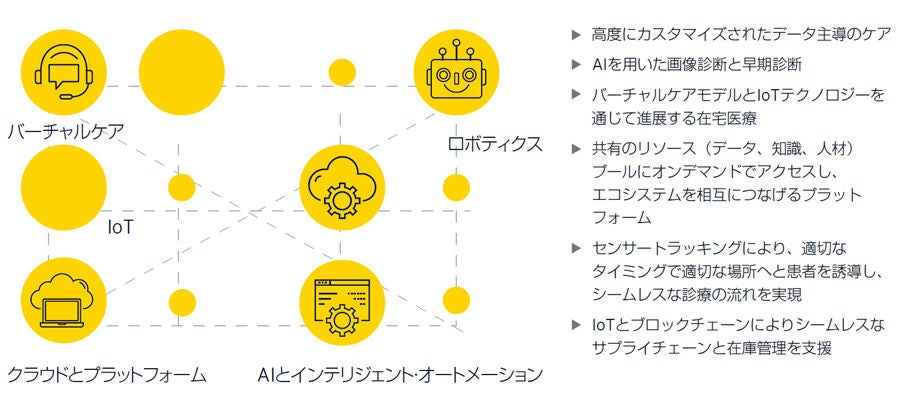
- AIとインテリジェント・オートメーション:フロントオフィス(患者向けアプリなど)、ミドルオフィス(リアルタイムの診断)、バックオフィス(ロジスティクスとサプライチェーン)のスマートプロセスは、ペイシェント・エクスペリエンスと生産性を高め、アウトカムを向上させます。
- バーチャルケア:さまざまな手段(音声、ビデオ、またはその両方)と方式(同期または非同期)により、あらゆる段階で患者と臨床現場、または臨床現場間で双方向のコミュニケーションが可能になります。
- IoTとスマートセンサー:病院の各部門間のみならず、拡大したヘルスエコシステムとのつながりをも実現します。ウエアラブル端末とセンサーは、患者に関するリアルタイムのデータを収集し、プラットフォームにデータを送信します。
- ロボット、ドローン、3Dプリント:これらは新しく極めて精緻な処置を支援し、スタッフの稼働率と配置を最適化し、サプライチェーン全体で医療の速度と可用性を改善します。
- デジタルリアリティ(拡張現実/仮想現実):リアリティのある経験学習とスタッフの研修、複雑な処置のためのバーチャル環境、効果的な患者治療が可能になります。