EY désigne l’organisation mondiale des sociétés membres d’Ernst & Young Global Limited, et peut désigner une ou plusieurs de ces sociétés membres, lesquelles sont toutes des entités juridiques distinctes. Ernst & Young Global Limited, société à responsabilité limitée par garanties du Royaume‑Uni, ne fournit aucun service aux clients.

Contributrices :
Rachel Simmons, chef d’équipe | Consultation – Entreprises – Groupe national des services en soins de santé, EY Canada
Lauren Monardo, chef d’équipe senior | Groupe national des services en soins de santé, EY Canada
Décloisonner les activités et placer l’humain au cœur de la stratégie peut entraîner la transformation durable des systèmes de soins de santé primaires canadiens.
En bref
- Au Canada, investir dans l’amélioration du système de santé primaire permet aux patients d’avoir accès aux bons soins de santé plus rapidement, ce qui permet de dégager de meilleurs résultats en matière de santé tout en désengorgeant le système.
- Pour y parvenir, les intervenants du système de santé doivent tout d’abord décloisonner les activités et s’engager à travailler ensemble à court et à long terme.
- Investir dès maintenant dans ce processus et élaborer une stratégie en ce sens permettra de dégager un important rendement sur le capital investi au cours des années à venir, mais ces investissements doivent promouvoir l’adoption de pratiques transformatrices durables qui placent les personnes affectées au centre de tout.
De bons soins de santé primaires sont au cœur du bon fonctionnement du système de santé. Les dirigeants canadiens et les autorités provinciales cherchent de plus en plus à transformer les systèmes de soins de santé primaires de sorte qu’ils produisent de meilleurs résultats en matière de santé à long terme. Toutefois, pour qu’un changement de cette ampleur réussisse, il doit s’appuyer sur les véritables besoins des vrais bénéficiaires. Cela ne va pas sans placer l’humain (des médecins de première ligne aux patients) au cœur d’une stratégie tant innovante que pratique, dès aujourd’hui.
Au Canada, quels sont les obstacles qui empêchent la transformation des soins de santé primaires de se produire?
La réponse courte? Le cloisonnement des activités. Partout au Canada, la réclamation d’améliorations au système de santé figure depuis longtemps parmi les enjeux de l’heure tant chez les patients que chez les cliniciens et le personnel. Les soins de santé primaires figurent souvent parmi les domaines à moderniser en priorité.
Que recherche la population? Un accès plus rapide à des soins de santé de meilleure qualité accompagnés d’un meilleur suivi, et ce, au moment et à l’endroit où elle en a le plus besoin. Des soins efficaces assurés par une équipe vraiment collaborative, formée de soignants issus de différentes professions, et non pas par des personnes travaillant sous le même toit sans s’entraider. Un continuum de soins intégrés centrés sur le patient qui humanise la prestation de soins. Et bien sûr, le financement qui va avec.
De plus en plus d’intervenants s’accordent pour dire que les modèles de soins en équipes sont la meilleure solution aux enjeux de main-d’œuvre et favorisent l’obtention de meilleurs résultats en matière de santé à très long terme. Pour réussir, ces modèles doivent pouvoir s’appuyer sur un cadre intégré, connecté et coordonné de services de soins de santé primaires qui repose sur :
- La promotion d’un système fondé sur le bien‑être axé sur la prévention et les déterminants sociaux de la santé, y compris l’harmonisation des mécanismes de financement et de paiement, afin d’assurer des soins de qualité supérieure et l’atteinte des résultats désirés en matière de santé et de système de santé.
- Une prestation de services de planification locale et de responsabilité centralisée orientée par les données sur la santé de la population, y compris la mobilisation des patients et des collectivités dans la conception conjointe de services de soins et de modèles de soins participatifs.
- L’amélioration continue de la qualité et l’innovation propulsées (et non minées) par les plus récentes technologies, y compris l’emploi de technologies de l’information et des communications pour améliorer l’accès aux soins et leur qualité, la mise en place d’indicateurs de rendement et la mise en service de systèmes d’amélioration de la qualité.
Déjà, nous observons que certains de ces facteurs ont une influence positive sur les soins de santé. Par exemple, l’adoption accrue, importante et durable de l’intelligence artificielle (IA) et de solutions numériques connaît un essor dans le secteur.
Néanmoins, la plupart de ces progrès ont lieu en vase clos ou ne parviennent pas à s’étendre au-delà du stade de projet pilote. Pour déclencher une véritable transformation du système et améliorer l’accès à des soins de qualité d’un bout à l’autre du pays (et, au fil du temps, obtenir de meilleurs résultats au chapitre de la santé), ces changements graduels doivent globalement se produire de façon beaucoup plus interreliée.
En outre, un manque général de leadership centralisé dans le milieu des soins de santé primaires a causé des divergences de priorités entre intervenants qui ne correspondent pas tout à fait à ce qui était prévu dans les plans stratégiques des gouvernements fédéral et provinciaux. Cependant, les gens doivent collaborer pour apporter ces changements en dehors de la sphère d’influence des intervenants.
Pour réussir, la transformation des soins de santé primaires requiert la collaboration et la mobilisation du milieu de la santé, des établissements d’enseignement, des syndicats, des associations professionnelles, des municipalités et des organismes d’habitation, d’infrastructure, d’innovation et de développement économique. Elle nécessite également du financement fiable à long terme, qui est depuis longtemps difficile à obtenir dans le secteur, ainsi que des engagements importants à l’égard des travailleurs de première ligne, qui souffrent de plus en plus d’épuisement professionnel et qui ressentent l’usure des vagues de changement et des solutions fragmentaires ou temporaires.
À n’en pas douter, ce type de transformation est une entreprise de longue haleine qui nécessite des investissements en amont. Il se peut que les rendements sur le capital investi ne se fassent pas sentir à court terme, mais il est probable que des économies pérennes et importantes seront réalisées dans les 10 ou 15 prochaines années. Les investissements d’aujourd’hui permettront d’établir des soins de santé proactifs qui amélioreront les résultats et désengorgeront le système.
Il est certain qu’une forte volonté politique sera nécessaire pour surmonter ces obstacles. Or, des exemples de cette volonté commencent à se manifester. Toutefois, pour déclencher le type de changement durable dont le milieu de la santé a tant besoin et en tirer le plein potentiel, il est impératif d’adopter une approche systématique, réfléchie et intégrée qui marie la volonté de changement à des étapes pratiques.
Comment le système de santé canadien peut‑il mener à bien une transformation des soins de santé primaires?
Chez EY, nous contribuons à la transformation des systèmes de santé au Canada et ailleurs dans le monde en plaçant d’abord et avant tout l’humain au centre du changement. Ensemble, EY et l’Université d’Oxford ont mené des recherches qui indiquent qu’en mettant tout particulièrement l’accent sur une série de facteurs humains, il y a plus de 70 % de chances que la transformation soit couronnée de succès.
Qu’est‑ce que cela signifie dans le contexte des soins de santé primaires? Les cliniciens, les cadres et le personnel de première ligne doivent constater ce que l’avenir pourrait leur réserver, comprendre la mesure dans laquelle leur charge de travail quotidienne pourrait s’améliorer et connaître les responsabilités qu’ils assumeront dans les démarches de changement. De plus, le changement lui‑même doit être planifié en l’articulant autour des usagers principaux du système (y compris les patients) afin que la transformation fonctionne.
L’approche de l’humain d’abord est pour nous un tremplin. Ensuite, nous entamons un processus en quatre étapes fondé sur des principes de conception afin d’aider les systèmes de santé à se transformer. dont :
1. Planification stratégique : Les intervenants se réunissent pour définir l’état cible du système de santé et les résultats attendus.
2. Préparation du changement et projet pilote : Cette étape consiste en l’évaluation honnête des infrastructures existantes et de la façon dont elles pourraient favoriser ou limiter la progression vers la vision de l’état futur.
3. Adoption de la transformation dans l’ensemble du système : Les activités du projet pilote sont étendues à l’ensemble du système et de la région visés par la transformation.
4. Transformation durable au fil du temps : Cette étape consiste à combler l’écart entre l’état actuel et l’état futur à l’aide d’initiatives ciblées, en éliminant progressivement les politiques, les outils et les mentalités qui ne correspondent pas à la nouvelle normalité.
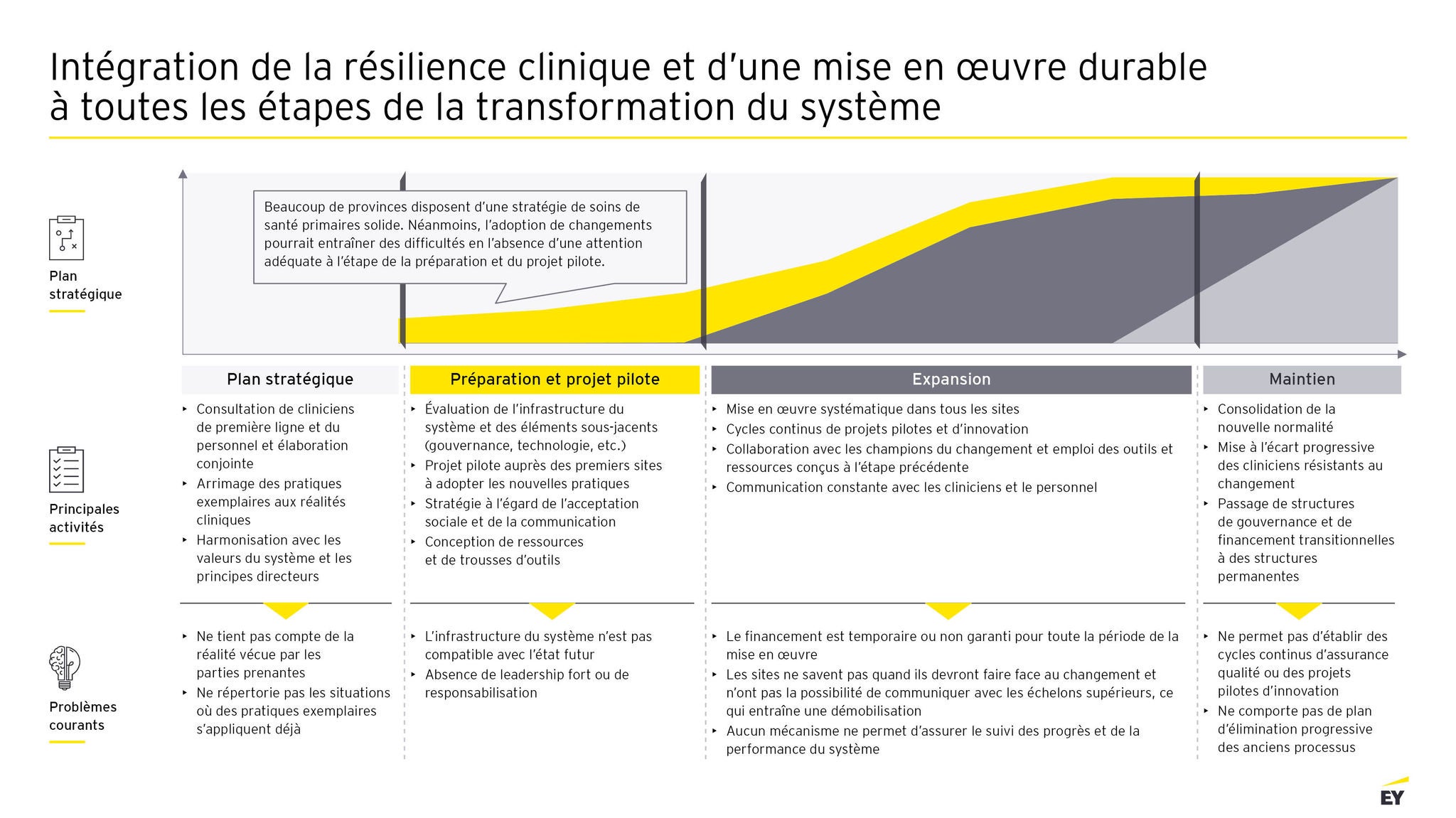
En matière de soins de santé primaires, chaque étape comprendra des mesures pratiques permettant de passer harmonieusement à la suivante. Malheureusement, il y a souvent une attribution inégale de l’attention et des ressources au cours des première et deuxième étapes. Souvent, nous observons une participation réfléchie du personnel de première ligne et des spécialistes en soins de santé primaires à l’élaboration de stratégies, pour constater ensuite une progression rapide, presque précipitée à l’étape de la préparation et des projets pilotes, particulièrement en raison des pressions du public qui exige des changements.
Bon nombre de systèmes de santé ne continuent pas de tirer parti des intervenants et des champions qui participent déjà au processus de transformation ou ne réfléchissent pas assez aux obstacles systémiques et aux exigences sous-jacentes susceptibles de miner l’adoption réussie des changements.
Cela dit, l’intégration des points de vue des cliniciens de première ligne et des patients aux étapes subséquentes fait ressortir d’autres considérations ou le besoin d’autres ressources requises pour les étapes suivantes. Par exemple :
1. Accès à des modèles de soins en équipes, formées de soignants issus de différentes professions, adoptant une approche fondée sur le bien‑être. Cela pourrait nécessiter de réserver du temps à l’horaire et un espace pour des réunions interprofessionnelles et de l’apprentissage par exposition aux différents milieux, la mise en place de mécanismes de rapport régulier auxquels les cliniciens et les patients peuvent se fier, l’établissement de processus promouvant les soins en équipe et l’affectation au sein de l’équipe de membres dédiés aux activités de prévention.
2. Bonne utilisation des technologies des communications et de l’information à l’appui d’un système de soins de santé primaires intégrés, connectés et coordonnés. Cela pourrait nécessiter de numériser les archives, d’enseigner aux cliniciens, au personnel et aux patients comment bien utiliser les outils numériques, de faire passer un grand nombre de bénéficiaires à un seul répertoire de dossiers médicaux électroniques ou de dossiers de santé, de consacrer du temps administratif à la réduction et à la redistribution des tâches, d’apporter les mises à jour qui s’imposent et d’appliquer des cycles d’amélioration aux dossiers médicaux électroniques.
3. Système fondé sur des valeurs qui met les critères de responsabilité et le financement au service des résultats en matière de santé et qui tient compte des déterminants sociaux de la santé. Cela pourrait nécessiter de bien distribuer les tâches pour tous les aspects de la pratique, d’offrir de la formation sur la santé mentale, sur d’autres volets du bien‑être et sur les déterminants sociaux de la santé, d’établir un cadre de responsabilité clair, de demander à différents leaders de porter le même message et de définir des ICP propres aux soins de santé pour mesurer les résultats en matière de santé et évaluer les soins de santé fondés sur des valeurs.
4. Mobilisation des patients et des collectivités dans la planification de la prestation de services locale, favorisée par l’accès facile aux données sur la santé de la population. Cela nécessite d’accéder à des données de qualité, d’adopter des processus de prise de décision qui tiennent compte des données sur la santé de la population, de gérer la résistance au changement de praticiens solitaires plus âgés, de modifier les attentes à l’égard de la pratique et d’assurer l’intégration des services communautaires et municipaux.
Contenu connexe
Six façons d’optimiser les avantages de l’IA dans le secteur des soins de santé au Canada
Les mesures que prendront les organismes de santé pour exploiter le potentiel de l’IA générative pourraient libérer des possibilités qui définiront le secteur et amélioreront les résultats en santé pendant de nombreuses années. Pour en savoir plus.
Résumé
Le décloisonnement des activités et l’alliage de la stratégie et du pragmatisme en un cadre de changement, tel que celui‑ci, rendent la transformation possible. En outre, étant donné que le système de transformation est rétroconçu pour les besoins particuliers des parties prenantes des soins de santé, cette façon de travailler confère à la transformation un caractère emballant, durable et agile. Ces facteurs sont essentiels à la transformation réussie du système (et à l’amélioration des résultats en matière de santé) dans un contexte de plus en plus complexe.




